Лучшие противогрибковые препараты широкого спектра. Противогрибковые антибиотики - противогрибковые средства
Противогрибковые средства (антимикотики) - лекарственные средства, обладающие фунгицидным или фунгистатическим действием и применяемые для профилактики и лечения микозов.
Для лечения грибковых заболеваний используют ряд лекарственных средств, различных по происхождению (природные или синтетические), спектру и механизму действия, противогрибковому эффекту (фунгицидный или фунгистатический), показаниям к применению (местные или системные инфекции), способам назначения (внутрь, парентерально, наружно).
В последние десятилетия отмечается значительный рост грибковых заболеваний. Это связано со многими факторами и, в частности, с широким применением в медицинской практике антибиотиков широкого спектра действия, иммунодепрессантов и других групп лекарственных средств.
В связи с тенденцией к росту грибковых заболеваний (как поверхностных, так и тяжелых висцеральных микозов, ассоциированных с ВИЧ-инфекцией, онкогематологическими заболеваниями), развитием устойчивости возбудителей к имеющимся лекарственным средствам, выявлением видов грибов, ранее считавшихся непатогенными (в настоящее время потенциальными возбудителями микозов считаются около 400 видов грибов) возросла потребность в эффективных противогрибковых средствах.
Существует несколько классификаций лекарственных средств, относящихся к группе антимикотиков: по химической структуре, механизму действия, спектру активности, фармакокинетике, переносимости, особенностям клинического применения и др.
Классификация по химическому строению:
1. Полиеновые антибиотики: нистатин, леворин, натамицин, амфотерицин В, микогептин.
2. Производные имидазола: миконазол, кетоконазол, изоконазол, клотримазол, эконазол, тиоконазол, бифоназол, оксиконазол.
3. Производные триазола: флуконазол, итраконазол, вориконазол.
4. Аллиламины (производные N-метилнафталина): тербинафин, нафтифин.
5. Эхинокандины: каспофунгин.
6. Препараты других групп: гризеофульвин, аморолфин, циклопирокс.
По классификации Д.А. Харкевича, противогрибковые средства можно разделить на следующие группы:
I. Средства, применяемые при лечении заболеваний, вызванных патогенными грибами:
1. При системных или глубоких микозах (кокцидиоидомикоз, паракокцидиомикоз, гистоплазмоз, криптококкоз, бластомикоз):
Антибиотики (амфотерицин В, микогептин);
Производные имидазола (миконазол, кетоконазол);
Производные триазола (итраконазол, флуконазол).
2. При эпидермомикозах (дерматомикозах):
Антибиотики (гризеофульвин);
Производные N-метилнафталина (тербинафин);
Производные нитрофенола (хлорнитрофенол);
Препараты йода (раствор йода спиртовой, калия йодид).
II. Средства, применяемые при лечении заболеваний, вызванных
условно-патогенными грибами (например при кандидамикозе):
- антибиотики (нистатин, леворин, амфотерицин В);
Производные имидазола (миконазол, клотримазол);
Бис-четвертичные аммониевые соли (деквалиния хлорид).
Выбор ЛС при терапии микозов зависит от вида возбудителя и его чувствительности к ЛС (необходимо назначение ЛС с соответствующим спектром действия), особенностей фармакокинетики ЛС, токсичности препарата, клинического состояния пациента и др.
По клиническому применению противогрибковые средства делят на 3 группы:
1. Препараты для лечения глубоких (системных) микозов.
2. Препараты для лечения эпидермофитий и трихофитий.
3.Препараты для лечения кандидозов.
Грибковые заболевания известны очень давно, еще со времен античности. Однако возбудители дерматомикозов, кандидоза были выявлены только в середине XIX в., к началу XX в. были описаны возбудители многих висцеральных микозов. До появления в медицинской практике антимикотиков для лечения микозов использовали антисептики и калия йодид.
В 1954 г. была обнаружена противогрибковая активность у известного с конца 40-х гг. XX века полиенового антибиотика нистатина , в связи с чем нистатин стал широко применяться для лечения кандидоза. Высокоэффективным противогрибковым средством оказался антибиотик гризеофульвин . Гризеофульвин был впервые выделен в 1939 г. и использовался при грибковых заболеваниях растений, в медицинскую практику был внедрен в 1958 г. и явился исторически первым специфическим антимикотиком для лечения дерматомикозов у человека. Для лечения глубоких (висцеральных) микозов начали использовать другой полиеновый антибиотик - амфотерицин В (был получен в очищенном виде в 1956 г.). Крупные успехи в создании противогрибковых средств относятся к 70-м гг. XX в., когда были синтезированы и внедрены в практику производные имидазола - антимикотики II поколения - клотримазол (в 1969 г.), миконазол , кетоконазол (1978 г.) и др. К антимикотикам III поколения относятся производные триазола (итраконазол - синтезирован в 1980 г., флуконазол - синтезирован в 1982 г.), активное использование которых началось в 90-хх годах, и аллиламины (тербинафин, нафтифин ). Антимикотики IV поколения - новые ЛС, уже зарегистрированные в России или находящиеся в стадии клинических испытаний - липосомальные формы полиеновых антибиотиков (амфотерицина В и нистатина ), производные триазола (вориконазол - был создан в 1995 г., позаконазол, равуконазол ) и эхинокандины (каспофунгин ).
Полиеновые антибиотики - антимикотики природного происхождения, продуцируемые Streptomyces nodosum (амфотерицин В), Actinomyces levoris Krass (леворин), актиномицетом Streptoverticillium mycoheptinicum (микогептин), актиомицетом Streptomyces noursei (нистатин).
Механизм действия полиеновых антибиотиков достаточно изучен. Эти ЛС прочно связываются с эргостеролом клеточной мембраны грибов, нарушают ее целостность, что приводит к потере клеточных макромолекул и ионов и к лизису клетки.
Полиены имеют самый широкий спектр противогрибковой активности in vitro среди антимикотиков. Амфотерицин В при системном применении активен в отношении большинства дрожжеподобных, мицелиальных и диморфных грибов. При местном применении полиены (нистатин, натамицин, леворин) действуют преимущественно наCandida spp. Полиены активны в отношении некоторых простейших - трихомонад (натамицин), лейшманий и амеб (амфотерицин В). Малочувствительны к амфотерицину В возбудители зигомикоза. К полиенам устойчивы дерматомицеты (родTrichophyton, Microsporum и Epidermophyton ), Pseudoallescheria boydi и др.Нистатин (крем, супп. ваг. и рект., табл.), леворин (табл., мазь, гран.д/р-ра для приема внутрь) и натамицин (крем, супп. ваг., табл.) применяют и местно, и внутрь при кандидозе, в т.ч. кандидозе кожи, слизистой оболочки ЖКТ, генитальном кандидозе; амфотерицин В (пор. д/инф., табл., мазь) используется преимущественно для лечения тяжелых системных микозов и является пока единственным полиеновым антибиотиком для в/в введения.
Все полиены практически не всасываются из ЖКТ при приеме внутрь, и с поверхности неповрежденной кожи и слизистых оболочек при местном применении.
Общими побочными системными эффектами полиенов при приеме внутрь являются: тошнота, рвота, диарея, боль в животе, а также аллергические реакции; при местном использовании - раздражение и ощущение жжения кожи.
В 80-е годы был разработан ряд новых ЛС на основе амфотерицина В - липид-ассоциированные формы амфотерицина В (липосомальный амфотерицин В - амбизом, липидный комплекс амфотерицина В - абелсет, липидная коллоидная дисперсия амфотерицина В - амфоцил), которые в настоящее время внедряются в клиническую практику. Их отличает существенное снижение токсичности при сохранении противогрибкового действия амфотерицина В.
Липосомальный амфотерицин В (лиоф. пор. д/инф.) - современная лекарственная форма амфотерицина В, отличается лучшей переносимостью.
Липосомальная форма представляет собой амфотерицин B, инкапсулированный в липосомы (везикулы, формирующиеся при диспергировании в воде фосфолипидов). Липосомы, находясь в крови, долгое время остаются интактными; высвобождение активного вещества происходит только при контакте с клетками гриба при попадании в ткани, пораженные грибковой инфекцией, при этом липосомы обеспечивают интактность ЛС по отношению к нормальным тканям.
В отличие от обычного амфотерицина В, липосомальный амфотерицин В создает более высокие концентрации в крови, чем обычный амфотерицин В, практически не проникает в ткань почек (менее нефротоксичен), обладает более выраженными кумулятивными свойствами, период полувыведения в среднем составляет 4–6 дней, при длительном использовании возможно увеличение до 49 дней. Нежелательные реакции (анемия, лихорадка, озноб, гипотензия) по сравнению со стандартным препаратом возникают реже.
Показаниями к применению амфотерицина В являются тяжелые формы системных микозов у пациентов с почечной недостаточностью, при неэффективности стандартного препарата, при его нефротоксичности или некупируемых премедикацией выраженных реакциях на в/в инфузию.
Азолы (производные имидазола и триазола) - наиболее многочисленная группа синтетических противогрибковых средств.
Эта группа включает:
Азолы для системного применения - кетоконазол (капс., табл.), флуконазол (капс., табл., р-р в/в), итраконазол (капс., р-р для приема внутрь); вориконазол (табл., р-р в/в);
Азолы для местного применения - бифоназол, изоконазол, клотримазол, миконазол, оксиконазол, эконазол, кетоконазол (крем, мазь, супп. ваг., шампунь).
Первый из предложенных азолов системного действия - кетоконазол - в настоящее время из клинической практики вытесняют триазолы - итраконазол (капсулы, р-р д/приема внутрь) и флуконазол. Кетоконазол практически утратил свое значение ввиду высокой токсичности (гепатотоксичность), и используется преимущественно местно.
Противогрибковое действие азолов, как и полиеновых антибиотиков, обусловлено нарушением целостности мембраны клетки гриба, но механизм действия иной - азолы нарушают синтез эргостерола - основного структурного компонента клеточной мембраны грибов. Эффект связан с ингибированием цитохром P450-зависимых ферментов, в т.ч. 14-альфа-деметилазы (катализирует реакцию превращения ланостерола в эргостерол), что приводит к нарушению синтеза эргостерола клеточной мембраны грибов.
Азолы имеют широкий спектр противогрибкового действия, оказывают преимущественно фунгистатический эффект. Азолы для системного применения активны в отношении большинства возбудителей поверхностных и инвазивных микозов, в т.ч.Candida albicans, Cryptococcus neoformans, Coccidioides immitis, Histoplasma capsulatum, Blastomyces dermatitidis, Paraccoccidioides brasiliensis. Обычно к азолам резистентны Candida glabrata, Candida krucei, Aspergillus spp., Fusarium spp. и зигомицеты (класс Zygomycetes ).
Препараты для местного применения могут действовать и фунгицидно в отношении некоторых грибов (при создании высоких концентраций в месте действия). Активность in vitro у азолов варьирует для каждого препарата, и не всегда коррелирует с клинической активностью.
Азолы для системного применения (кетоконазол, флуконазол, итраконазол, вориконазол) хорошо всасываются при приеме внутрь. Биодоступность кетоконазола и итраконазола может значительно варьировать в зависимости от уровня кислотности в желудке и приема пищи, тогда как абсорбция флуконазола не зависит ни от pH в желудке, ни от приема пищи.
Флуконазол и вориконазол применяют внутрь и в/в, кетоконазол и итраконазол - только внутрь. Фармакокинетика вориконазола, в отличие от других системных азолов, является нелинейной - при повышении дозы в 2 раза AUC увеличивается в 4 раза.
Флуконазол, кетоконазол и вориконазол распределяются в большинство тканей, органов и биологических жидкостей организма, создавая в них высокие концентрации. Итраконазол, являясь липофильным соединением, накапливается преимущественно в органах и тканях с высоким содержанием жира - печень, почки, большой сальник. Итраконазол может накапливаться в коже и ногтевых пластинках, где его концентрации в несколько раз превышают плазменные. Итраконазол практически не проникает в слюну, внутриглазную и спинно-мозговую жидкость. Кетоконазол плохо проходит через ГЭБ и определяется в спинно-мозговой жидкости лишь в небольших количествах. Флуконазол хорошо проходит через ГЭБ (уровень его в ликворе может достигать 50–90% от уровня в плазме) и гематоофтальмический барьер.
Системные азолы отличаются длительностью периода полувыведения: T1/2 кетоконазола - около 8 ч, итраконазола и флуконазола - около 30 ч (20–50 ч). Все системные азолы (кроме флуконазола) метаболизируются в печени и выводятся преимущественно через ЖКТ. Флуконазол отличается от других антифунгальных средств тем, что выводится через почки (преимущественно в неизмененном виде - 80–90%, т.к. метаболизируется лишь частично).
Наиболее частые побочные эффекты азолов системного применения включают: боль в животе, тошноту, рвоту, диарею, головную боль, повышение активности трансаминаз, гематологические реакции (тромбоцитопения, агранулоцитоз), аллергические реакции - кожную сыпь и др.
Азолы для местного применения (клотримазол, миконазол и др.) плохо абсорбируются при приеме внутрь, в связи с чем используются для местного лечения. Эти ЛС создают высокие концентрации в эпидермисе и нижележащих слоях кожи. Наиболее длительный период полувыведения из кожи отмечается у бифоназола (19–32 ч).
Поскольку азолы ингибируют окислительные ферменты системы цитохрома Р450 (кетоконазол>итраконазол>флуконазол), эти ЛС могут изменять метаболизм других лекарств и синтез эндогенных соединений (стероиды, гормоны, простагландины, липиды и др.).
Аллиламины - синтетические ЛС. Оказывают преимущественно фунгицидное действие. В отличие от азолов, блокируют более ранние стадии синтеза эргостерола. Механизм действия обусловлен ингибированием фермента скваленэпоксидазы, катализирующей вместе со скваленциклазой превращение сквалена в ланостерол. Это приводит к дефициту эргостерина и к внутриклеточному накоплению сквалена, что вызывает гибель гриба. Аллиламины обладают широким спектром активности, однако клиническое значение имеет только их действие на возбудителей дерматомикозов, в связи с чем основными показаниями к назначению аллиламинов являются дерматомикозы. Тербинафин применяют местно (крем, гель, мазь, спрей) и внутрь (табл.), нафтифин - только местно (крем, р-р наружн.).
Эхинокандины. Каспофунгин - препарат из новой группы противогрибковых средств - эхинокандинов. Исследования веществ этой группы начались около 15 лет назад. В настоящее время в России зарегистрировано только одно ЛС этой группы - каспофунгин, два других (микафунгин и анидулафунгин) находятся в стадии клинических испытаний. Каспофунгин представляет собой полусинтетическое липопептидное соединение, синтезированное из продукта ферментации Glarea lozoyensis. Механизм действия эхинокандинов связан с блокадой синтеза бета-(1,3)-D-глюкана - составного компонента клеточной стенки грибов, что приводит к нарушению ее образования. Каспофунгин обладает фунгицидной активностью в отношении Candida spp., в т.ч. штаммов, резистентных к азолам (флуконазолу, итраконазолу) и амфотерицину В, и фунгистатической активностью в отношении Aspergillus spp. Активен также в отношении вегетативных форм Pneumocystis carinii.
Каспофунгин применяется только парентерально, т.к. биодоступность при пероральном приеме составляет не более 1%. После в/в инфузии высокие концентрации наблюдаются в плазме, легких, печени, селезенке, кишечнике.
Применяют каспофунгин для лечения кандидоза пищевода, инвазивных кандидозов (в т.ч. кандидемии у пациентов с нейтропенией) и инвазивного аспергиллеза при неэффективности или непереносимости других видов терапии (амфотерицин В, амфотерицин В на липидных носителях и/или итраконазол).
Поскольку в клетках млекопитающих бета-(1,3)-D-глюкан не присутствует, каспофунгин оказывает действие только на грибы, в связи с чем его отличает хорошая переносимость и небольшое количество нежелательных реакций (обычно не требуют отмены терапии), в т.ч. лихорадка, головная боль, боль в животе, рвота. Имеются сообщения о случаях возникновения на фоне применения каспофунгина аллергических реакций (сыпь, отек лица, зуд, ощущение жара, бронхоспазм) и анафилаксии.
В настоящее время в стадии разработки находятся антимикотики, являющиеся представителями уже известных групп противогрибковых средств, а также относящиеся к новым классам соединений: коринекандин, фузакандин, сордарины, циспентацин, азоксибациллин.
C текущей ситуацией и прогнозом развития российского рынка антимикотиков можно познакомиться в отчете Академии Конъюнктуры Промышленных Рынков «Рынок системных противогрибковых средств (антимикотиков) в России ».
Академия Конъюнктуры Промышленных Рынков
Страница 2 из 9
Указатель лекарственных средств
Амфотерицин В
Гризеофульвин
Леворин
7-Дигидро-5-дегидрокандидин*
Натамицин
Пимафуцин
Натамицин/неомицин/гидрокортизон
Пимафукорт
Нистатин Трихомицин*
1 ЛС, зарегистрированное в РФ: Микогептин.
К противогрибковым антибиотикам, которые являются природными соединениями, относятся амфотерные полиены и неполиеновые антибиотики из группы гризанов (гризеофульвин). По химической структуре полиены подразделяются на тетраены (натамицин) и гептаены (амфотерицин В, нистатин, леворин, микогептин, трихомицин). Гризеофульвин продуцируется Penicillium griseofulvum, Penicillium nigricans, Penicillium patulum, Penicillium raistrickii, Penicillium janczewski. Амфотерицин В, нистатин, леворин, микогептин и трихомицин продуцируются соответственно Streptomyces nodosus, Streptomyces noursei, Streptomyces levoris, Streptomyces mycoheptinicum, Streptomyces halhijoensis. Системное действие оказывают амфотерицин В, гризеофульвин и отчасти микогептин.
Механизм действия и фармакологические эффекты
Полиены в низких концентрациях оказывают фунгистатическое действие, в высоких - фунгицидное. Так, фунгицидное действие амфотерицина В проявляется в концентрации более 3 мкг/мл при рН 4,0 и экспозиции больше 12 ч. Противогрибковый эффект обусловлен необратимым связыванием препаратов с эргостеролом грибковой мембраны (рис. 1), что ведет к нарушению ее целостности, повышению проницаемости, потере ионов и других низкомолекулярных водорастворимых веществ цитоплазмы, падению рН внутри клетки с 6,1 до 5,2, коагуляции цитоплазмы и гибели клетки. Значительно меньше полиены связываются с другими стеролами, в частности с холестеролом клеточных мембран человека. Кроме того, полиены активизируют реакции перекисного окисления, приводящие к повреждению клеточной мембраны грибов.
Полиены обладают самым широким среди противогрибковых препаратов спектром активности in vitro (табл. 2). Кроме того, они действуют на лейшмании и амебы (N. fowleri). При системном применении (амфотерицин В) чувствительны Candida spp., Aspergillus fumigatus, Cryptococcus neoformans, Sporotrix schensckii, Fusarium spp., возбудители мукормикоза (Mucor mucedo, Rhizopus nigricans, Rhizomucor spp. и др.), феогифомикоза (Curvularia spp. и др.), эндемических микозов (Blastomyces dermatitidis, Blastomyces brasiliensis, Histoplasma capsulatum, Coccidiodes immitis, Paracoccidiodes brasiliensis). К полиенам устойчивы дерматофиты, псевдоаллешерии (Pseudallescheria boydii, МПК > 2 мкг/мл), актиномицеты, нокардии, а также ряд штаммов Candida lusitaniae, Candida tropicalis и Aspergillus terreus. Описаны случаи устойчивости к амфотерицину В Cryptococcus neoformans при длительном лечении больных СПИД. Антифунгальная активность in vitro обычного и липосомального амфотерицина В одинакова. Однако in vivo липосомальный амфотерицин В обладает более высоким сродством к богатой эргостеролом мембране клетки гриба. При местном применении полиены (нистатин, леворин, микогептин, трихомицин, натамицин) действуют преимущественно на Candida spp. Натамицин, леворин и трихомицин активны также в отношении Trichomonas vaginalis. В очень высокой концентрации (100 мкг/мл) нистатин оказывает бактериостатическое действие на грамположительные микроорганизмы, в концентрации 0,5-1,5 мкг/мл трихомицин подавляет рост некоторых анаэробов. Приобретенная устойчивость к полиенам развивается медленно, но является полной перекрестной. Она связана с изменением наружной мембраны - уменьшением содержания в ней эргостерола.
Рис. 1. Синтез холестерина у человека и эргостерина у гриба, точки приложения противогрибковых препаратов
|
Таблица 2. Спектр противогрибкового действия некоторых полиенов |
||
|
Микроорганизмы |
МПК, мкг/мл | |
|
Нистатин |
Амфотерицин В |
|
|
Aspergillus fumigatus | ||
|
Blastomyces dermatitidis |
Нет данных |
|
|
Blastomyces brasiliensis |
Нет данных | |
|
Candida albicans | ||
|
Нет данных |
||
|
Candida parakrusei |
Нет данных | |
|
Candida guilliermondii |
Нет данных |
|
|
Candida stellatoidea |
Нет данных |
|
|
Candida parapsilosis |
Нет данных |
От 0,62-1,25 до 4 и более |
|
Candida pseudotropicalis |
Нет данных | |
|
Candida tropicalis |
Нет данных |
От 0,62-1,25 до 40 и более |
|
Coccidiodes immitis |
Нет данных |
|
|
Cryptococcus castellanii |
Нет данных |
|
|
Cryptococcus glutinis |
Нет данных |
|
|
Cryptococcus neoformans | ||
|
Epidermophyton floccosum | ||
|
Geotrichum lactis |
Нет данных |
|
|
Fusarium bulbigenum |
Нет данных |
2,5-40 и более |
|
Histoplasma capsulatum | ||
|
Microsporum spp. |
2-20 и более | |
|
Monosporium apiospormum |
Нет данных | |
|
Nocardia asteroides |
Нет данных | |
|
Nocardia brasiliensis |
Нет данных | |
|
Nocardia madurae |
Нет данных | |
|
Nocardia mexicana |
Нет данных | |
|
Penicillium claviforme |
Нет данных |
|
|
Penicillium notatum |
Нет данных |
|
|
Rhizopus nigricans |
Нет данных |
|
|
Saccharomyces cerevisiae |
Нет данных |
|
|
Schizosaccharomyces ostosporus |
Нет данных |
|
|
Sporotrichum schensckii | ||
|
Trichophyton spp. |
3-10 и более | |
|
Trichophyton mentagraphytes | ||
|
Trichophyton gallinae |
Нет данных | |
|
Trichophyton megninii |
Нет данных | |
|
Trichophyton rubrum |
Нет данных | |
|
Trichophyton tonsurans |
Нет данных | |
Неполиеновый фунгистатический антибиотик из группы гризанов гризеофульвин активен в отношении нитчатых грибов: трихофитонов (Trichophyton spp.) всех видов (T. mentagraphytes, T. rubrum, T. gallinae, T. concentricum, T. violaceum, T. tonsurans, T. quinckeanum, T. ferrugineum, T. equinum, T. verrucosum, T. megninii), многих видов Microsporum spp. (M. udouinii, M. canis, M. gypseum), а также Epidermophyton floccosum, Epidermophyton achorionum. Фунгистатическая концентрация гризеофульвина составляет 0,2- 0,5 мкг/мл. К нему устойчивы грибы Кандида, актиномицеты, а также большинство возбудителей глубоких микозов (криптококки, кокцидии, гистоплазмы и др.). Нарастания устойчивости в процессе лечения гризеофульвином практически не наблюдается. Перекрестной резистентности с другими противогрибковыми антибиотиками не установлено. Механизм действия препарата состоит в связывании с протеинами (димерами тубулина) в микротрубочках клеточных ядер грибов, нарушении веретена деления, подавлении репликации ДНК, что приводит к угнетению митоза грибковых клеток на стадии метафазы. Кроме того, препарат подавляет синтез белка в грибковой клетке из-за нарушения связи с матричной РНК. Связываясь с микротрубочками цитоплазмы, антибиотик нарушает внутриклеточный транспорт компонентов клеточной стенки гриба. Ограниченность спектра действия объясняется тем, что проникновение гризеофульвина внутрь клетки обеспечивается специальной транспортной системой, имеющейся только у дерматофитов. МПК для них находится в пределах 0,1-5 мкг/мл.
Фармакокинетика
Полиены практически не всасываются с поверхности кожи и из ЖКТ. Например, при пероральном приеме нистатина биодоступность составляет 3-5%, а фунгистатическая концентрация в крови обнаруживается лишь при использовании очень больших доз (не менее 10 млн. ЕД, что в 10-20 раз больше средней разовой дозы). При приеме внутрь полиены почти полностью выводятся с калом в неизмененном виде. Исключение составляет амфоглюкамин (смесь N-метилглюкаминовой соли амфотерицина В с N-метилглюкамином) - водорастворимый таблетированный препарат амфотерицина В, предназначенный для приема внутрь и хорошо всасывающийся из кишечника. Частично всасывается также микогептин, но он плохо проникает в ткани, выводится почками.
В/в применяются амфотерицин в комплексе с натриевой солью дезоксихолевой кислоты, коллоидная дисперсия амфотерицина В (холестерилсульфат амфотерицина В), липидный комплекс амфотерицина В и липосомальный амфотерицин В (табл. 3). В настоящее время для внутривенно введения при системных микозах создан также липосомальный нистатин. (Липосомы - субмикроскопические липидные пузырьки, внутри которых находится лекарственное вещество. При инкубации в человеческой плазме в течение 72 ч из липосом диссоциирует менее 5% амфотерицина В.) При внутривенно введении 0,5-1 мг/кг амфотерицина В концентрация его в крови достигает 1,5-3 мкг/мл, сохраняется на данном уровне 6-8 ч, затем медленно снижается. (Для создания такой же концентрации пероральная доза амфотерицина В должна была бы быть в 100 раз больше.) Липосомальный амфотерицин В при внутривенно введении создает более высокую пиковую концентрацию (10-35 мкг/мл - при введении 3 мг/кг, 25-60 мкг/мл - при введении 5 мг/кг), чем обычная лекарственная форма, и обладает большей способностью к кумуляции. При введении липидного комплекса амфотерицина В концентрация в сыворотке ниже, чем дезоксихолата амфотерицина В, в связи с быстрым проникновением препарата в ткани.
Таблица 3. Клиническая фармакокинетика амфотерицина В и его липидных форм
Формы амфотерицина В |
Доза, мг/кг |
Cl, |
||
|
Амфотерицина В дезоксихолат | ||||
|
Амфотерицин В липосомальный | ||||
|
Нет данных |
||||
|
Амфотерицина В липидный комплекс | ||||
|
Амфотерицина В коллоидная дисперсия |
Нет данных | |||
Амфотерицин В на 90-95% связывается с бета-липопротеинами крови. Объем распределения 1,59-4 л. Объем распределения липидного комплекса амфотерицина В несколько больше. Липосомальный амфотерицин В имеет меньший объем распределения (0,37 л), т.е. он дольше циркулирует в сосудистом русле. Амфотерицин В хорошо проникает в легкие, селезенку, печень, почки, надпочечники, мышцы, значительно меньше - в плевральную, перитонеальную, синовиальную и внутриглазную жидкости. Плохо проходит через ГЭБ. В спинномозговой жидкости обнаруживается в минимальных количествах (0,01- 0,07 мкг/мл, или 2-5% от уровня в плазме крови). При менингитах вследствие повышения проницаемости мозговых оболочек уровень препарата в ликворе повышается до 0,1-0,5 мкг/мл. Значительная часть дозы липосомального амфотерицина В не подвергается немедленному захвату ретикулоэндотелиальной системой, что проявляется увеличением площади под кривой. AUC липидного комплекса амфотерицина В, наоборот, меньше.
Т1/2 амфотерицина В - 24-48 ч, но при регулярном применении может увеличиваться до 15 сут за счет освобождения из тканей. Т1/2 липосомального амфотерицина В составляет 4-6 сут, но при длительном применении возможно увеличение до 49 дней. Предполагается, что амфотерицин В подвергается биотрансформации в тканях, однако метаболиты не обнаружены. Амфотерицин В медленно экскретируется почками в неизмененном виде: за сутки выводится 2-10% (в среднем 5%) дозы, 20-40% дозы выводится в течение 7 сут. Клиренс 20- 25 мл/мин/кг. Концентрация антибиотика в моче не превышает 1-5 мкг/мл. Амфотерицин В в липосомах не проходит через гломерулярный фильтр и проникает в ткань почек в 5 раз меньше, чем обычный. Амфотерицин В в форме коллоидной дисперсии также меньше накапливается в почках. Амфотерицин В проходит через плаценту, но не проникает в материнское молоко.
Активность полиенов наиболее высокая в слабокислой среде.
Гризеофульвин при приеме внутрь хорошо всасывается. Пищевые жиры повышают абсорбцию. Биодоступность 70- 90%. Из микронизированной (мелкодисперсной) формы антибиотик всасывается лучше. Максимальная концентрация в крови при приеме 500 мг составляет 0,5- 2 мкг/мл и достигается через 4-5 ч. Уровень в плазме крови выше, если суточная доза делится на 4 приема, а не на 2. С белками плазмы связывается на 80%. Гризеофульвин избирательно откладывается в роговом слое эпидермиса, матриксе ногтей, прикорневой зоне волос, защищая вновь образующийся кератин от поражения грибами. В нижней части рогового слоя антибиотик обнаруживается в терапевтической концентрации через 3 дня, в средней - через 10-15 дней, в верхней - через 33-56 дней. После отмены препарата через 48-72 ч он уже не определяется в роговом слое. Гризеофульвин накапливается также в печени, жировой ткани, скелетной мускулатуре, проходит через плаценту. В другие ткани и биологические жидкости проникает в незначительных количествах. Т1/2 - 15-20 ч, при почечной недостаточности не изменяется. Подвергается биотрансформации в печени. Выделяется с мочой в виде 6-диметилгризеофульвина (27,5-85% дозы) и в неизмененном виде (1% дозы за сутки), а также с калом (16% дозы в виде метаболита, до 36% - в активной форме). Концентрация активного антибиотика в моче составляет 1-2 мкг/мл.
Место в терапии
Полиены применяются наружно (натамицин, нистатин, леворин, микогептин, трихомицин, амфотерицин В) для лечения кандидоза кожи, при других дерматомикозах они недостаточно эффективны. Амфотерицин В в мази применяется также для лечения подкожного аспергиллеза, феогифомикоза, осложняющего раны и ожоги, натамицин - для лечения разноцветного (отрубевидного) лишая. Внутрь назначаются нистатин, леворин, трихомицин, натамицин для лечения кандидоза кишечника. Пероральное назначение полиенов, кроме амфоглюкамина и микогептина, для лечения микозов другой локализации неэффективно. Для лечения кандидоза полости рта и глотки рекомендуется защечное применение нистатина или леворина. Вагинальные формы нистатина назначаются для лечения кандидозных вульвовагинитов и кольпитов, а леворина, трихомицина - также для лечения трихомониаза. Водорастворимые натриевые соли нистатина и леворина иногда используются для инстилляций при кандидозном цистите. Возможно применение полиенов ингаляционно при кандидозном трахеобронхите. Натамицин используется также при отомикозе. Средняя продолжительность лечения полиенами местного действия - 1-3 нед.
Микогептин внутрь назначается для лечения глубоких микозов (висцерального кандидоза, аспергиллеза, фикомикоза, криптококкоза, кокцидиомикоза, гистоплазмоза, бластомикоза) и подкожных микозов (споротрихоза, хромомикоза).
Амфотерицин В внутривенно (капельно) почти всегда применяется по жизненным показаниям. Он назначается для лечения системных микозов (аспергиллез, мукормикоз, фузариоз, феогифомикоз, бластомикоз, пенициллиоз), а также подкожных микозов (трихоспороза, споротрихоза), висцерального и некоторых форм кожно-слизистого лейшманиоза, первичного амебного менингоэнцефалита. Кроме того, амфотерицин В является альтернативным препаратом в случае неэффективности азолов системного действия при инвазивном и генерализованном кандидозе, криптококкозе, глубоких эндемических микозах (кокцидиомикозе, паракокцидиомикозе, гистоплазмозе) и споротрихозе. Амфотерицин В липосомальный применяется по тем же показаниям, особенно у больных с заболеваниями почек или почечной недостаточностью, при неэффективности или плохой переносимости стандартного препарата. Включение антибиотика в липосомы позволяет повысить его дозу без увеличения токсичности. Эффективность его при инвазивном аспергиллезе легких составляет 41-90% (в среднем 67%), при инвазивном кандидозе - 79-84%, при кандидемии у новорожденных - 93-100%,
при системных микозах у недоношенных новорожденных - 70%, при криптококковом менингите у ВИЧ-инфицированных больных - 73-80%, при криптококковом менингите у больных СПИДом - 61-67%, при висцеральном лейшманиозе - от 50- 88 до 96-100%. Амфотерицин В применяется также для эмпирической терапии системных микозов и для профилактики грибковых инфекций у больных с нейтропенией, получающих химиотерапию по поводу онкологических заболеваний и перенесших трансплантацию костного мозга или внутренних органов. Амфоглюкамин назначается при кишечном и висцеральном кандидозе, криптококкозе, пенициллиозе, подкожных микозах (споротрихозе, хромомикозе), глубоких эндемических микозах (кокцидиомикозе, бластомикозе, гистоплазмозе) и других заболеваниях, при которых показан амфотерицин В. Длительность лечения препаратами амфотерицина В при неинвазивных грибковых инфекциях составляет составляет 2-4 недели, при глубоких микозах - 4-8 нед.
Гризеофульвин применяется внутрь или наружно. Внутрь гризеофульвин назначается при грибковых заболеваниях кожи, волос и ногтей, вызванных дерматофитами, в сочетании с местной терапией. Показаниями являются трихофития волосистой части головы и гладкой кожи, в т.ч. ее хронические формы, микроспория волосистой части головы и гладкой кожи, эпидермофития гладкой кожи, вызванная красным эпидермофитоном (трихофитоном), фавус волосистой части головы и гладкой кожи, онихомикозы, вызванные ахорионом, трихофитонами и красным эпидермофитоном, а также трихофития и фавус лимфатических узлов и костей. Антибиотик неэффективен при глубоких микозах, кандидозе. Клинико-микологическая эффективность при онихомикозах не превышает 50%. Продолжительность лечения гризеофульвином микозов волосистой части головы составляет 1-3 мес, онихомикозов - от 3-12 (при поражении ногтей кистей рук) до 12-18 мес (при поражении ногтей стоп). Выздоровление наступает только при полной замене инфицированного кератина.
Переносимость, побочные эффекты
При назначении полиенов внутрь встречаются нежелательные эффекты со стороны ЖКТ (боли в животе, анорексия, тошнота, рвота, диарея) и аллергические реакции (сыпь, зуд, лихорадка, синдром Стивенса-Джонсона). При наружном применении иногда наблюдается раздражение кожи и слизистых оболочек.
Микогептин при приеме внутрь может вызывать диспепсические явления, головную боль, головокружение, нарушение функции почек, кожные сыпь и зуд.
Амфотерицин В при внутривенно введении и амфоглюкамин характеризуются выраженной токсичностью. Возможны следующие побочные эффекты.
· Со стороны пищеварительной системы: тошнота и рвота (в 50-80% случаев), диарея, анорексия, боли в животе, геморрагический гастроэнтерит, поражение печени (необходим контроль активности трансаминаз).
· Со стороны мочевыделительной системы: в большинстве случаев после 2-3 нед лечения развивается обратимое нефротоксическое действие (в 23-63% случаев) - полиурия или олигурия, цилиндрурия, гематурия, лейкоцитурия, гипокалиемия (в 32- 77% случаев) и гипомагниемия (требуется контроль концентрации электролитов в крови 2 р/нед), азотемия, почечная недостаточность (в 22% случаев, в т.ч. у 9% больных - тяжелая; требуется определение клиренса креатинина 2 р/нед, при нарастании явлений почечной недостаточности следует временно отменить препарат на 1-2 нед).
· Со стороны нервной системы: головная боль, головокружение, а также (в основном при эндолюмбальном введении) парезы, нарушение чувствительности, тремор, судороги.
· Со стороны системы органов дыхания: одышка, гипоксемия, кашель, насморк, бронхоспазм (при ингаляции).
· Со стороны сердечно-сосудистой системы: в 46% случаев - снижение АД, стенокардия, аритмия, изменения ЭКГ.
· Со стороны системы крови: у большинства пациентов, получающих амфотерицин В в течение 2 нед, развивается анемия, лейкопения и угнетение фагоцитирующей функции нейтрофилов (препарат оказывает неспецифическое действие на гранулоциты), иногда тромбоцитопения (необходим анализ крови 1 р/нед).
· Аллергические реакции: у 1-2% больных - сыпь, зуд.
· Местные нежелательные эффекты: боль при инъекции, тромбофлебит (рекомендуется профилактическое введение гепарина).
· Другие эффекты: лихорадка и озноб (отмечаются в 50-80% случаев, в связи с чем рекомендуется назначение НПВС), мышечно-суставные боли, снижение массы тела.
Амфотерицин В липосомальный в острых тестах в 50 раз менее токсичен, чем дезоксихолат амфотерицина В. Он минимально взаимодействует с клетками макроорганизма, лучше переносится больными и реже вызывает лихорадку и озноб (18% случаев), гипотензию (13% случаев), анемию, гипокалиемию (10-32% случаев) и нефротоксические эффекты (0-19% случаев). Аллергические реакции наблюдаются в 0,6-1% случаев. В клинических исследованиях побочные эффекты при использовании липосомального амфотерицина В отмечались у 48-50% больных против 90% у пациентов, получавших обычную лекарственную форму этого антибиотика.
Гризеофульвин токсичен и часто вызывает побочные эффекты.
· Со стороны пищеварительной системы: тошнота, рвота, диарея, снижение аппетита, тяжесть в желудке, боли в животе, повышение активности трансаминаз, гипербилирубинемия, желтуха, гепатит.
· Со стороны нервной системы: головная боль, головокружение, бессонница, усталость, дезориентация, нарушение координации, парестезии, периферические невриты.
· Со стороны системы крови: лейкопения, гранулоцитопения, агранулоцитоз (требуется контроль гемограммы), реже лейкоцитоз, эозинофилия.
· Со стороны кожи: фотодерматоз.
· Аллергические реакции: макулопапулезная или уртикарная сыпь, зуд, ангио-невротический отек, волчаночно-подобный синдром, мультиформная эритема, токсический эпидермальный некролиз.
· Другие эффекты: кандидоз полости рта, антабусоподобные реакции.
Противопоказания
Абсолютным противопоказанием является гиперчувствительность. (Данные о перекрестной аллергии в группе полиенов отсутствуют, у гризеофульвина возможна перекрестная аллергия с пенициллинами.) Леворин противопоказан при тяжелых заболеваниях печени, язвенной болезни желудка и 12-перстной кишки, беременности. Микогептин противопоказан при нарушении функции печени или почек, острых желудочно-кишечных заболеваниях негрибковой этиологии, язвенной болезни желудка и 12-перстной кишки, беременности, кормлении грудью. Относительными противопоказаниями к назначению амфотерицина В являются почечная или печеночная недостаточность, гломерулонефрит, амилоидоз, активный гепатит, цирроз печени, угнетение костномозгового кроветворения, сахарный диабет. Гризеофульвин противопоказан при выраженной лейкопении, системных заболеваниях крови, злокачественных новообразованиях, порфирии, системной красной волчанке, нарушениях мозгового кровообращения, почечно-печеночной недостаточности, беременности, кормлении грудью и детям до 1 года.
Предостережения
При использовании амфотерицина В на всех стадиях беременности, а также при кормлении грудью неблагоприятных эффектов не описано. Гризеофульвин обла
дает эмбриотоксическим и тератогенным эффектом.
У людей пожилого возраста, пациентов с заболеваниями печени или почек риск токсических эффектов амфотерицина В и гризеофульвина повышен. Амфотерицина В разводится в 5% растворе глюкозы, что следует учитывать у больных сахарным диабетом.
При лечении гризеофульвином нельзя употреблять алкоголь и подвергаться солнечному облучению. Гризеофульвин не следует назначать амбулаторно водителям всех видов транспорта и лицам, занятым на высотных работах.
Взаимодействия
Амфотерицин В (стандартный и липосомальный) фармацевтически несовместим с солевыми растворами и гепарином. При сочетании амфотерицина В с миконазолом или кетоконазолом отмечается антагонизм, с флуцитозтном - синергизм противогрибкового действия. При одновременном применении амфотерицина В с рифампицином, тетрациклинами или нитрофуранами противогрибковое действие усиливается, с миелотоксичными препаратами - возрастает риск развития анемии и лейкопении, с нефротоксичными ЛС (аминогликозидами, циклоспорином и др.) - повышается вероятность тяжелого нарушения функции почек, с антикоагулянтами - возрастает риск геморрагий, с теофиллином и сульфаниламидами - удлиняется их Т1/2, с диуретиками и глюкокортикоидами - усиливается выраженность гипокалиемии и гипомагниемии, что приводит к повышению токсичности сердечных гликзидов и курареподобных миорелаксантов. Ингибиторы микросомального окисления в печени (в т.ч. циметидин, НПВС, антидепрессанты) замедляют биотрансформацию, повышают концентрацию в крови и токсичность амфотерицина В. Гризеофульвин является индуктором микросомальных ферментов печени, поэтому ускоряет метаболизм и ослабляет действие непрямых антикоагулянтов, теофиллина, циклоспорина, пероральных противодиабетических препаратов, эстрогеносодержащих оральных контрацептивов, потенцирует действие алкоголя. Индукторы микросомальных ферментов печени (барбитураты, фенитоин, карбамазепин, рифампицин и др.) могут ускорять биотрансформацию амфотерицина В и гризеофульвина и ослаблять их противогрибковый эффект.
В стоматологии наибольшее значение имеют препараты, подавляющие рост грибов Candida. Для лечения кандидозных поражений слизистой оболочки полости рта системно могут использоваться полиеновые антибиотики амфотерицин В и амфоглюкамин, а также производные азолов — итраконазол, кетконазол и флуконазол. Для местного применения используют специальные лекарственные формы полиеновых антибиотиков нистатина леворина, амфотерицина, натамицина, а также азолового производного — миконазола.
Производные группы азолов (итраконазол, кетоконазол, миконазол, флуконазол, клотримазол и др.) в целом имеют широкий спектр противогрибкового действия, включающий помимо грибов рода Candida следующие виды дерматофитов: Epidermophyton, Microsporum, Trichophyton, Pityrosporum orhiculare. Азолы угнетают развитие грибов за счет нарушения биосинтеза мембранных липидов, в частности, эргостерола. При локальном применении существенного всасывания препаратов в кровь не наблюдается.
Полиеновые антибиотики (амфотерицин, натамицин, нистатин, леворин) изменяют проницаемость клеточной мембраны грибов. Следует отметить высокую системную токсичность афмотерицина В.
Антибиотики
Амфоглюкамин (Amphoglucaminum).
Фармакологическое действие : по спектру противогрибкового действия соответствует амфотерицину В.
Показания : применяют при хронических кандидозах полости рта и диссеминированных формах кандидоза (кандидоз желудочно-кишечного тракта).
Способ применения : назначают внутрь, взрослым — по 200 ОО О ЕД 2 раза в сутки (после еды), максимальная разовая доза составляет до 500 ОО О ЕД. Разовые дозы для детей: до 2 лет — 25 ОО О ЕД, 26 лет 100 000 ЕД, 69 лет 150 000 ЕД. Курс лечения при локализованных формах кандидоза продолжается 10-14 дней, при распространенных формах — до 34 нед. При необходимости курс повторяют через 5—7 дней.
Побочное действие и Противопоказания : см. Амфотерицин В.
Форма выпуска : таблетки по 100 000 ЕД.
Условия хранения : при температуре не выше +4°С. Список Б.
Амфотерицин В (Amphotericinum В). Синонимы: Фунгизон (Fungizonne), Амфостат (Amfostat).
Фармакологическое действие : подавляет рост и развитие многих патогенных грибов.
Показания : используют при глубоких и системных микозах, в том числе хронических и диссеминированных формах кандидоза.
Способ применения : в стоматологической практике применяют местно в виде мази (в 1 г содержится 30 ОО О ЕД амфотерицина В), которую наносят на пораженные участки кожи и слизистой оболочки 1—2 раза (до 4 раз) в день. Длительность курса лечения не менее 10 дней.
Побочное действие : при парентеральном введении могут наблюдаться диспепсические явления, повышение температуры, головная боль, анемия, флебиты.
: по химическому строению несовместим с бензилпенициллина натриевой солью.
Форма выпуска : мазь в тубах по 15 и 30 г.
Условия хранения : при температуре не выше +4°С.
Леворин (Levorinum natrium).
Фармакологическое действие : является антибиотиком с противогрибковой активностью. Особенно эффективен в отношении грибов рода Candida. Более эффективен, чем нистатин.
Показания : применяют при грибковых поражениях слизистой оболочки полости рта, а также для профилактики вторичной кандидоинфекции рта.
Способ применения : назначают местно и внутрь.
Местно применяют у взрослых в виде водной взвеси (1:500) для полосканий 23 раза в день в течение 15-20 дней. Возможно также использование защечных таблеток по 500 000 ЕД, которые растворяются в полости рта в течение 10-15 мин. Взрослым назначают по 1 таблетке 24 раза в сутки; детям 3—10 лет — по 1/4 таблетки 34 раза в сутки; 10-15 лет — по 1/2 таблетки 34 раза в сутки. Длительность курса лечения составляет 7-12 дней. При применении внутрь взрослым назначают по 500 000 ЕД 24 раза в день, детям до 2 лет — по 25 000 ЕД/кг в сутки, 26 лет — 20 000 ЕД/кг массы тела в сутки, после 6 лет — по 200 000-250 ОО О ЕД 34 раза в день. Курс лечения продолжается 7—12 дней. Перерыв между повторными курсами — 5—7 дней. Левориновая мазь содержит 500 000 ЕД в 1 г. Наносят на очаги поражения на губах, в области углов рта при микотических заедах 1—2 раза в день в течение 10-15 дней и более. Применяют в сочетании с назначением леворина внутрь;
Леворина натриевую соль применяют местно в виде ингаляций аэрозоля по 15-20 мин 1-3 раза вдень в течение 7-10дней.
Побочное действие : возможны диспепсические расстройства и аллергические реакции.
Противопоказания : заболевания печени, желудочно-кишечного тракта негрибковой этиологии и во время беременности.
Взаимодействие с другими препаратами : в сочетании с солями бензилпенициллина, аминогликозидными антибиотиками, тетрациклином, левомицетином предотвращает развитие кандидоза при длительном применении указанных антибиотиков.
Форма выпуска : таблетки по 500 000 ЕД (для применения внутрь) по 25, 50 и 100 шт; защечные таблетки по 500 000 ЕД; мазь в тубах по 30 г; порошок во флаконах по 200 000 ЕД для приготовления взвесей и растворов.
Условия хранения : в защищенном от света месте при температуре не выше +5°С. Список Б.
Натамицин (Natamycin). Синоним: Пимафуцин (Pimafucin).
Фармакологическое действие : противогрибковый полиеновый антибиотик группы макролидов с широким спектром действия для системного и местного применения. Действует фунгицидно.
Связывает стеролы клеточных мембран, нарушая их проницаемость. Действует на большинство патогенных дрожжевых грибов, особенно на Candida albicans. На дерматофиты действует слабее. Клинической резистентности возбудителей к натамицину не отмечается.
Показания : кандидозы ротовой полости, включая острый псевдомембранозный и острый атрофический кандидоз у больных с кахексией, иммунодефицитным состоянием, после терапии антибиотиками широкого спектра действия, кортикостероидами, цитостатиками. Кандидозы другой локализации.
Способ применения : при кандидозах ротовой полости взрослым назначают в виде суспензии для местного применения по 1 мл 4—6 раз в сутки в зависимости от обширности поражения. Суспензию держат во рту как можно дольше. В начале лечения рекомендуют по 1/2 мл каждый час. Детям — по 1/2 мл 4—6 раз в день. При необходимости суточная доза может быть увеличена до 4 мл. Продолжительность курса лечения устанавливается индивидуально. После исчезновения клинических симптомов лечение продолжают в течение нескольких дней. При использовании суспензии флакон необходимо встряхивать, для дозировки пользоваться пипеткой. При микозах другой локализации может назначаться системно.
Побочное действие : при местном применении возможно легкое раздражающее действие.
Противопоказания : повышенная чувствительность к компонентам препарата.
Форма выпуска : суспензия для местного применения 2,5% во флаконах по 20 мл в комплекте с пипеткой. Таблетки по 100 мг.
Условия хранения : в сухом прохладном месте.
Нистатин (Nystatinum). Синонимы: Фунгицидин (Fungicidin), Фунгистатин (Fungistatin), Моронал (Moronal) , Микостатин (Муkostatin).
Фармакологическое действие : является противогрибковым антибиотиком. Действует на патогенные грибы, особенно на дрожжеподобные грибы рода Candida.
Показания : применяют для профилактики и лечения кандидомикоза слизистой оболочки полости рта.
Способ применения : препарат принимают внутрь в таблетках и назначают наружно в виде мази.
При назначении внутрь разовая доза для взрослых составляет 250 ОО О ЕД (по 68 раз в сутки) или 500 000 ЕД (34 раза в сутки); суточная доза — 1,5—3 млн ЕД, максимальная суточная доза — до 46 млн ЕД. Дозы для детей: до 1 года — по 100 000-125 000 ЕД, 1-3 лет по 250 000 ЕД (34 раза в сутки), старше 3 лет — по 250 000-400 000 ЕД 4 раза в день. Средняя продолжительность курса лечения составляет 10—14 суток, при хронических кандидомикозах необходимы повторные курсы с перерывами 23 нед.
Наружно используют в виде нистатиновой мази, содержащей 100 000 ЕД препарата в 1 г. Применение мази можно сочетать с назначением препарата внутрь.
Побочное действие : препарат малотоксичен, побочных явлений обычно не вызывает. При повышенной чувствительности к препарату, проявляющейся в виде диспепсических расстройств, уменьшают дозу.
Противопоказания : не применяют при индивидуальной непереносимости.
Взаимодействие с другими препаратами : для профилактики кандидомикозов рекомендуются сочетания с солями бензилпенициллина, аминогликозидами, тетрациклиновыми антибиотиками, левомицетином.
Форма выпуска : таблетки, покрытые оболочкой, по 250 ОО О и 500 000 ЕД; мазь в тубах по 10 г.
Условия хранения : в сухом, защищенном от света месте при температуре около +5°С. Список Б.
Синтетические противогрибковые препараты
Итраконазол (Itraconazole). Синоним: Орунгал (Orungal).
Фармакологическое действие : синтетическое противогрибковое средство широкого спектра действия из группы производных триазола для системного применения. Ингибирует синтез эргостерола клеточной мембраны грибов. Действует на дерматофиты, а также дрожжевые грибы рода Candida (в том числе, С. albicans, С. glabrata, С. crusei). К препарату также чувствительны плесневые грибы Cryptococcus neoformans, Aspergillus spp. и др.
Показания : применяют при микозах полости рта, кожи, глаз, вульвовагинальном кандидозе, а также при системных кандидозах и других микозах.
Способ применения : назначают внутрь. Максимальная биодоступность итраконазола обеспечивается только в том случае, если его принимают сразу после еды. При кандидозе полости рта взрослым назначают внутрь по 100 мг 1 раз в сутки в течение 15 дней. При других микозах назначают по 100-200 мг 1 раз в сутки в течение нескольких недель или месяцев. Клинических данных о возможности применения препарата у детей недостаточно.
Побочное действие : со стороны ЖКТ и печени — тошнота, боли в животе, запор, транзиторное повышение уровня трансаминаз в плазме; в отдельных случаях при длительном лечении — гепатит. Возможны головная боль, головокружение, в отдельных случаях — периферическая нейропатия, аллергические реакции, дисменорея, гипокалиемия.
Противопоказания : повышенная чувствительность к итраконазолу. При беременности применяют только по жизненным Показания м. Противопоказан одновременный прием терфенадина, астемизола, цизаприда, мидазолама или триазолама.
Взаимодействие с другими препаратами : одновременный прием препаратов, индуцирующих ферменты печени (фенитоин, рифампицин, барбитураты) снижает биодоступность итраконазола. Препарат может усиливать действие терфенадина, астемизола, цизаприда, мидазолама, триазолама, кумариновых антикоагулянтов, циклоспорина А, дигоксина, блокаторов кальциевых каналов группы дигидропиридина.
Форма выпуска : капсулы по 100 мг.
Условия хранения : в сухом, прохладном месте.
Кетоконазол (Ketoconazole). Синоним: Низорал (Nizoral).
Фармакологическое действие : синтетическое противогрибковое средство для системного применения. Нарушает синтез эргостерола клеточной мембраны грибов, изменяет липидный состав мембраны. Действует на дерматофиты, дрожжевые грибы: Candida spp., Cryptococcus, Pityrosporum, Torulopsis, а также на некоторые виды стрептококков и стафилококков. К препарату менее чувствительны: Aspergillus spp., Sporoihrix.
Показания : применяют при грибковых поражениях слизистой оболочки полости рта, вызванных грибами рода Candida (острый псевдомембранозный кандидоз, острый и хронический атрофический кандидоз, гиперпластический кандидоз), микотических поражениях ЖКТ, половых органов, кожи, волос, системных микозах. Может применяться для профилактики грибковых поражений у лиц с иммунодефицитом.
Способ применения : при оральном, желудочно-кишечном и системном кандидозе и других микозах, вызванных чувствительными грибами, взрослым и детям с массой тела более 30 кг назначают внутрь по 200 мг 1 раз в сутки. В случае отсутствия ожидаемого эффекта дозу можно увеличить до 400 мг 1 раз в сутки. Детям с массой тела 15-30 кг назначают в дозе 100 мг 1 раз в сутки. Длительность лечения при кандидозах слизистой оболочки полости рта и кожи составляет 23 нед.
Для профилактики кандидозов (например, при лечении тетрациклиновыми и макролидными антибиотиками) взрослым назначают по 400 мг/сут, детям — 4—8 мг/кг массы тела в сутки.
Побочное действие : со стороны ЖКТ — тошнота, рвота, диарея. Иногда — повышение уровня печеночных трансаминаз в сыворотке, в отдельных случаях — развитие токсического гепатита. Возможны аллергические реакции, головная боль, головокружение, редко — фотофобия. При использовании максимальных доз возможно обратимое понижение уровня тестостерона в плазме, обратимая гинекомастия.
Противопоказания : индивидуальная непереносимость препарата, острые и хронические заболевания печени, беременность и период лактации.
Взаимодействие с другими препаратами : активность препарата снижают антисекреторные средства (холинолитики группы атропина ЬЬ-гистаминоблокаторы, антациды). Рифампицин и изониазид снижают концентрацию кетоконазола в крови. При совместном применении с кетоконазолом необходимо снижение доз циклоспорина, антикоагулянтов, метилпреднизолона. Препарат не назначают одновременно с астемизолом и терфенадином.
Форма выпуска : таблетки по 200 мг.
Условия хранения : обычные.
Миконазол (Miconazole). Синоним: Дактарин (Daktarin).
Фармакологическое действие : синтетическое противогрибковое средство, производное имидазола. Нарушает синтез эргостерола клеточной мембраны грибов, вызывая их гибель. Спектр действия включает большинство грибов рода Candida (возбудители стоматологических грибковых инфекций) , Aspergillus spp., Dimorphous fungi, Srypiococcus neoforrnans, Pilyrosporum spp., Torulopsis glabra/a. Кроме того, действует на некоторые грамположительные микроорганизмы. Более эффективен, чем местные формы нистатина.
Показания : применяют при грибковых поражениях слизистой оболочки полости рта, вызванных грибами рода Candida (острый псевдомембранозный кандидоз, острый и хронический атрофический кандидоз, гиперпластический кандидоз).
Способ применения : назначают местно и внутрь в виде геля. За рубежом выпускается также в виде жевательной резинки. Местно применяют в виде 2% геля, который держат в полости рта как можно дольше, при этом средняя доза препарата — 62 мг (соответствует 1/2 дозирующей ложки) . Процедуру повторяют 4 раза в сутки. Длительность лечения зависит от тяжести клинических проявлений и может составлять несколько недель.
Побочное действие : возможны аллергические реакции. В начале лечения возможно местное раздражение, чувство жжения.
Противопоказания : индивидуальная непереносимость. При приеме внутрь для лечения кандидозов ЖКТ Противопоказания ми являются тяжелые заболевания печени.
Взаимодействие с другими препаратами : возможно одновременное применение с хлоргексидином.
Форма выпуска : гель для местного применения и приема внутрь в тубах по 40 г, содержащий в 1 г 20 мг активного вещества.
Условия хранения : обычные.
Флуконазол (Fluconazole). Синоним: Дифлюкан (Diflucan).
Фармакологическое действие : синтетическое противогрибковое средство из группы производных триазола для системного применения. Специфически ингибирует синтез эргостерола клеточной мембраны грибов. Действует на грибы рода Candida, Cryptococcus, Microsporium, Trichophyton.
Показания : применяют при системных и местных кандидозах, в том числе при кандидозе слизистой оболочки рта (острый псевдомембранозный кандидоз, острый и хронический атрофический кандидоз, гиперпластический кандидоз).
Другие показания: криптококкоз, кокцидимикоз, микотические поражения ЖКТ, половых органов, кожи.
Способ применения : при орофарингеальном кандидозе взрослым назначают внутрь в дозе 50—100 мг 1 раз в сутки. Длительность лечения 7-14 дней.
При атрофическом кандидозе полости рта, связанном с ношением зубных протезов, назначают в дозе 50 мг 1 раз в сутки в течение 14 дней в сочетании с местными антисептиками для обработки протеза. Детям при кандидозе слизистых оболочек назначают внутрь в дозе 3 мг/кг массы тела в сутки, в первый день может быть назначена ударная доза — 6 мг/кг в сутки.
Побочное действие : препарат переносится хорошо. Наиболее часто отмечаются побочные реакции со стороны ЖКТ: тошнота, боли в животе, метеоризм. Иногда возникают кожные высыпания. У больных с иммунодефицитом возможны изменения показателей крови, нарушения функции почек и печени.
Противопоказания : повышенная чувствительность к препарату, беременность, лактация.
Взаимодействие с другими препаратами : препарат повышает действие кумариновых антикоагулянтов, пероральных противодиабетических средств группы сульфанилмочевины, гидрохлоротиазида, теофиллина. Не выявлено взаимодействия с пероральными контрацептивами, антацидами, циметидином.
Форма выпуска : капсулы по 50, 100, 150 и 200 мг; раствор для внутривенного введения по 50, 100 и 200 мл во флаконах, содержаший в 1 мл 2 мг препарата; сухое вещество для приготовления суспензии для приема внутрь (50 и 200 мг препарата в 5 мл готовой суспензии).
Условия хранения : в сухом, прохладном месте.
Справочник врача-стоматолога по лекарственным препаратам
Под редакцией заслуженного деятеля науки РФ, академика РАМН, профессора Ю. Д. Игнатова
Различной этиологии в современной медицине применяется огромное количество противогрибковых антибиотиков. Главной составляющей частью этих препаратов являются химические вещества, которые действуют губительно на невидимых невооруженным глазом грибков, разрушая мембрану их клеток. В состав этой большой группы входят и препараты природного происхождения и инновационные высокоэффективные синтетические противогрибковые средства.
По теме:
Противогрибковые препараты: характеристика по химическому составу
В современной фармакологии антимикотические представлены обширным классом различных химических соединений, как природного, так и синтетического происхождения, обладающие специфической активностью в отношении различных видов возбудителей грибковой инфекции.
Классификация антибиотиков по химической структуре основывается на разделении препаратов на несколько групп, которые между собой отличаются по тонкостям спектра активности действующих компонентов, фармакокинетике, а также при терапевтическом назначении во время различных форм .
Антимикотические антибиотики делятся на:
- Полиены.
К ним относятся следующие препараты антибактериального действия: леворин, амфотерицин В, и другие. В зависимости от концентрации данного вещества в лекарстве на организм оказывается фунгицидное воздействие, которое обеспечивает разрушение целостности клеточной мембраны, утечку цитоплазмы, что в свою очередь гарантирует гибель клеток колоний грибка.
Данная группа антибиотиков обладает максимальным спектром активности в отношении следующих видов возбудителей: Грибки рода Кандида, Аспергилл, Мукор, Ризопус, простейшие трихоманады, лейшманы и амебы.
Положительной характеристикой полиеновых антибиотиков является отсутствие способности проникать во внутреннюю среду организма, оказывая негативное воздействие на функционирование внутренних органов. Накапливаясь на пораженных участках, оказывает пролонгированное действие в течении недельного срока.
- Азолы.
Выступаю в роли наиболее востребованной и результативной группы синтетических антибактериальных антимиотиков. Они могут быть в виде медикаментозных препаратов, как местного так и системного применения. В большинстве случаев характеризуются фунгистатическим воздействием. Только лекарствам локального воздействия характерно фунгицидное действие. За счет образования высокой концентрации при местном использовании препаратов.
Активны в отношении достаточно большого количества патогенных грибков таких как различные возбудители , дерматомицеты, некоторые виды грамположительных кокк и коринебактерий, анаэробных и трихомонад.
Фармакокинетика препаратов данной группы характеризуется высокой степенью впитываемой, что обуславливает строгий врачебный контроль при прохождении курса лечения с применением данных лекарств.
- Аллиламины.
Это препараты антимикробного действия, которые относятся к антимиотикам синтетического происхождения. В большинстве характеризуются наличием фунгицидного действия, которое проявляется в прерывании естественного процесса обмена эгостерола. Они блокируют стадию биосинтеза на начальном этапе, предотвращая тем самым развитие новых клеток патогенного грибка.
Основным назначением аллиламинов является лечение различной формы дерматомикозов. Соответственно он активен в отношении различного рода дерматомицетов, кандид, блатомицетов, гистоплазм, аспергилл, а также против ряда простейших.
Препараты данной группы характеризуются хорошим всасыванием в органы пищеварительной системы при пероральном прием. В случае локального использования лекарств группы аллиламинов создается высокая концентрация активных веществ во всех слоях кожи и ногтевых пластин.
- Препараты разнообразных групп, как для системного применения (гризеофульвин, калий йод) так и для локального использования (аморолфин либо циклопирокс). Назначение данной группы антимикотических препаратов делает исключительно врач с учетом вида грибковой инфекции и клинической картины протекания заболевания. Каждое лекарство характеризуется индивидуальной фармакокинетикой, а спектр действия в большинстве случаев активен по отношению к одному определенному виду возбудителей. Также существует широкий перечень противопоказаний к приему препаратов отдельных групп.Несмотря на то, что большинство антимикотических антибиотиков обладают широким спектром действия в отношении многих типов возбудителей, все равно не рекомендуется заниматься самолечением. Существуют антибиотики сильного системного воздействия, поэтому при борьбе с грибковой инфекцией, в случае самостоятельного приема противогрибковых антибиотиков можно навредить своему организму.
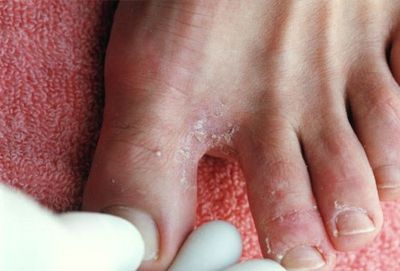
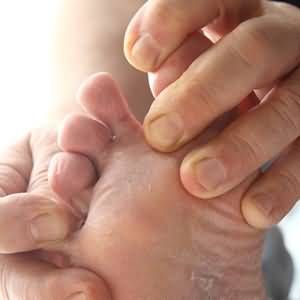
Патогенные и условно-патогенные грибы вызывают заболевания (микозы), имеющие широкое распространение. Различают поверхностные и системные микозы. В зависимости от возбудителя назначают препараты с соответствующим противогрибковым спектром действия.
Классификация:
1.Средства, применяемые при лечении заболевании, вызванных патогенными грибами.
а) При системных или глубоких микозах(кокцидиоидомикоз, паракокцидиомикоз, гистоплазмоз, криптококкоз,бластомикоз)
Амфотерицин В
Микогептин
б) При эпидермомикозах(дерматомикозах)
Гризеофульвин
2.Средства, применяемые при лечении заболеваний, вызванных условно-патогенными грибами(например, при кандидамикозе)
Нистатин
Амфотерицин В
По химической структуре Нистатин, Леворин, Амфотерицин В, Микогептин- полиеновые химические соединения, для которых характерно наличие сопряженных двойных связей.
Механизм действия: связан с нарушением проницаемости цитоплазматической мембраны. Цитоплазматическая мембрана дрожжеподобных грибов содержит большое количество стеринов (эргостеринов). В клетках человека и бактерий основным липидом является холестерин (с чем связана избирательность действия препаратов). Антибиотики фиксируются в стериновом слое, меняя исходную ориентацию эргостеринов, что приводит к подавлению жизнедеятельности грибов.
Характер действия: фунгистатический и фунгицидный.
Спектр действия:
Дрожжеподобные грибы рода Candida, плесневые грибы (аспергиллы);
Некоторые простейшие (амебы, лейшмании, трихомонады) – Леворин, (лейшмании)- Амфотерицин В;
Патогенные грибы – Амфотерицин В, Микогептин;
Фармакокинетика:
Все полиены практически не всасываются из ЖКТ. Не всасываются через кожу, слизистые оболочки. Амфотерицин В при в/в введении проникает в ткани, Т ½ составляет 15 дней (после отмены обнаруживается в организме в течение нескольких недель). Амфотерицин В проникает через плаценту. Через ГЭБ не проникают.
Применение:
Кандидоз слизистой оболочки рта, гениталий, кожи и внутренних органов (ЖКТ,легких,почек);
Профилактика развития кандидоза при использовании антибиотиков;
Глубокие и системные микозы (Амфотерицин В, микогептин).
Чувствительность: резистентность к Нистатину не развивается, однако некоторые виды Candida обладают естественной резистентностью. Может возникнуть резистентность к Амфотерицину В.
Побочные эффекты:
Нистатин и Леворин малотоксичны. Иногда отмечаются диспепсические явления (тошнота, рвота, диарея), аллергические реакции.
Амфотерицин В:
Аллергические реакции (бронхоспазм, отек Квинке);
Диспептические и диспепсические расстройства (сиьные диареи, гастроэнтерит);
Лихорадка, озноб;
Гипотония или повышение АД, аритмия;
Нейротоксичность (парезы, тремор, судороги);
Нефротоксичность;
Электролитные расстройства (гипокалиемия, гипомагниемия);
Гематотоксичность (анемия, лейкопения);
Местнораздражающее действие (флебиты).
Амфотерицин В - высокотоксичен, он является препаратом выбора.
Микогептин – нефротоксичен, диспепсические нарушения, аллергические реакции.
В связи с тем, что основной проблемой при использовании амфотерицина В является его высокая токсичность, разработаны новые лекарственные формы препарата на основе липидных носителей. Наиболее удачной из таких форм является амфотерицин В, инкапсулированный в липосомы, Афотерицин В липосомальный.
Будучи встроенным в мембраны липосом (жировые пузырьки, получаемые при диспергировании в воде фосфолипидов), амфотерицин В интактен по отношению к нормальным тканям и высвобождается в активной форме только при контакте липосомы с грибковой клеткой. Поэтому главным преимуществом липосомального амфотерицина В является улучшенная переносимость.
Отличия от «стандартного» амфотерицина В:
Практически не проникает в ткань почек, поэтому имеет более низкую нефротоксичность (показан прежде всего пациентам с нарушением функции почек);
Реже вызывает лихорадку, озноб, гипотензию, анемию;
Не требуется введения тест-дозы.
Гризеофульвин (Грицин, Грифульвин)
В медицинскую практику внедрен в 1958 году, явился первым противогрибковым препаратом для лечения дерматомикозов у человека и продолжает оставаться одним из основных средств лечения дерматомикозов. Продуцируется Penicillium griseofulvinum . По химическому строению отличается от других противогрибковых антибиотиков.
Механизм действия: связан с нарушением синтеза нуклеиновых кислот, подавлением митоза в клетках грибов.
Характер действия: фунгистатический.
Спектр действия:
Действует только на различные виды дерматомицетов (трихофитоны, микоспориумы, эпидермофитоны)
Фармакокинетика:
Хорошо всасывается в ЖКТ, особенно при приеме с жирной пищей. Избирательно накапливается в роговом слое кожи, матрице ногтей, прикорневых участках волос. В нижних участках рогового слоя а/б обнаруживается уже после трехдневного лечения, в верхних слоях через 4 – 8 недель, что определяет продолжительность лечения. Метаболизируется в печени, выделяется почками и кишечником. Т½- 10-20 ч.
Применение:
При фавусе (грибковое поражение кожи, волос и ногтей);
Трихофитии и микроспории волосистой части головы и кожи, эпидермофитии гладкой кожи;
При поражениях ногтей (онихомикоз).
Чувствительность: в ходе лечения может возникнуть резистентность.
Побочные эффекты:
Диспепсические расстройства;
Головная боль, головокружение, явление дезориентации, крапивница, кандидоз полости рта, иногда лейкопения;
Фотосенсибилизация;
Перекрестная аллергия с пенициллинами, так как гризеофульвин продуцируется лучистым грибком рода Penicillium;







